Fin 1995, l'Organisation mondiale de la santé (OMS) a désigné le 24 mars comme la Journée mondiale de la tuberculose.
1. Comprendre la tuberculose
La tuberculose (TB) est une maladie tuberculeuse chronique. Très contagieuse, elle est causée par la bactérie Mycobacterium tuberculosis qui infecte l'organisme. Elle ne fait pas de distinction d'âge, de sexe, d'origine ethnique, de profession ou de région. De nombreux organes et systèmes peuvent être touchés par la tuberculose, dont les manifestations les plus fréquentes sont les ulcères.
La tuberculose est une maladie infectieuse chronique causée par Mycobacterium tuberculosis, qui envahit tous les organes du corps. Comme le site d'infection le plus fréquent est le poumon, on l'appelle souvent tuberculose.
Plus de 90 % des infections tuberculeuses se transmettent par voie respiratoire. Les personnes atteintes de tuberculose sont contaminées par la toux, les éternuements ou les bruits forts, qui projettent des gouttelettes contenant le virus (appelées microgouttelettes) et les inhalent.
2. Traitement des patients atteints de tuberculose
Le traitement médicamenteux est la pierre angulaire de la prise en charge de la tuberculose. Comparé à d'autres infections bactériennes, le traitement de la tuberculose peut être plus long. En cas de tuberculose pulmonaire active, les antituberculeux doivent être pris pendant au moins 6 à 9 mois. Le choix des médicaments et la durée du traitement dépendent de l'âge du patient, de son état de santé général et de sa résistance aux médicaments.
Lorsque les patients présentent une résistance aux médicaments de première intention, ceux-ci doivent être remplacés par des médicaments de deuxième intention. Les médicaments les plus couramment utilisés pour le traitement de la tuberculose pulmonaire non résistante sont l'isoniazide (INH), la rifampicine (RFP), l'éthambutol (EB), le pyrazinamide (PZA) et la streptomycine (SM). Ces cinq médicaments, dits de première intention, sont efficaces chez plus de 80 % des patients nouvellement infectés par la tuberculose pulmonaire.
3 Questions et réponses sur la tuberculose
Q : La tuberculose peut-elle être guérie ?
A: 90 % des patients atteints de tuberculose pulmonaire peuvent guérir s'ils suivent scrupuleusement leur traitement médicamenteux et le terminent (6 à 9 mois). Toute modification du traitement doit être décidée par le médecin. Un traitement interrompu ou non terminé peut entraîner une résistance aux médicaments. Cette résistance allonge la durée du traitement et augmente le risque d'échec.
Q : À quoi les patients atteints de tuberculose doivent-ils faire attention pendant leur traitement ?
A: Une fois le diagnostic de tuberculose posé, il est important de commencer un traitement antituberculeux régulier dès que possible, de suivre scrupuleusement les recommandations du médecin, de prendre ses médicaments à l'heure, de se faire examiner régulièrement et de garder espoir. 1. Reposez-vous suffisamment et veillez à une alimentation équilibrée ; 2. Adoptez une bonne hygiène personnelle et couvrez-vous la bouche et le nez avec un mouchoir en papier lorsque vous toussez ou éternuez ; 3. Limitez vos déplacements et portez un masque lorsque vous devez sortir.
Q : La tuberculose est-elle encore contagieuse après guérison ?
A: Après un traitement standardisé, la contagiosité des patients atteints de tuberculose pulmonaire diminue généralement rapidement. Après plusieurs semaines de traitement, le nombre de bacilles tuberculeux dans les expectorations est significativement réduit. La plupart des patients atteints de tuberculose pulmonaire non contagieuse suivent le traitement complet prescrit. Une fois la guérison obtenue, aucun bacille tuberculeux n'est détectable dans les expectorations ; ils ne sont donc plus contagieux.
Q : La tuberculose est-elle encore contagieuse après guérison ?
A: Après un traitement standardisé, la contagiosité des patients atteints de tuberculose pulmonaire diminue généralement rapidement. Après plusieurs semaines de traitement, le nombre de bacilles tuberculeux dans les expectorations est significativement réduit. La plupart des patients atteints de tuberculose pulmonaire non contagieuse suivent le traitement complet prescrit. Une fois la guérison obtenue, aucun bacille tuberculeux n'est détectable dans les expectorations ; ils ne sont donc plus contagieux.
solution contre la tuberculose
Macro & Micro-Test propose les produits suivants :
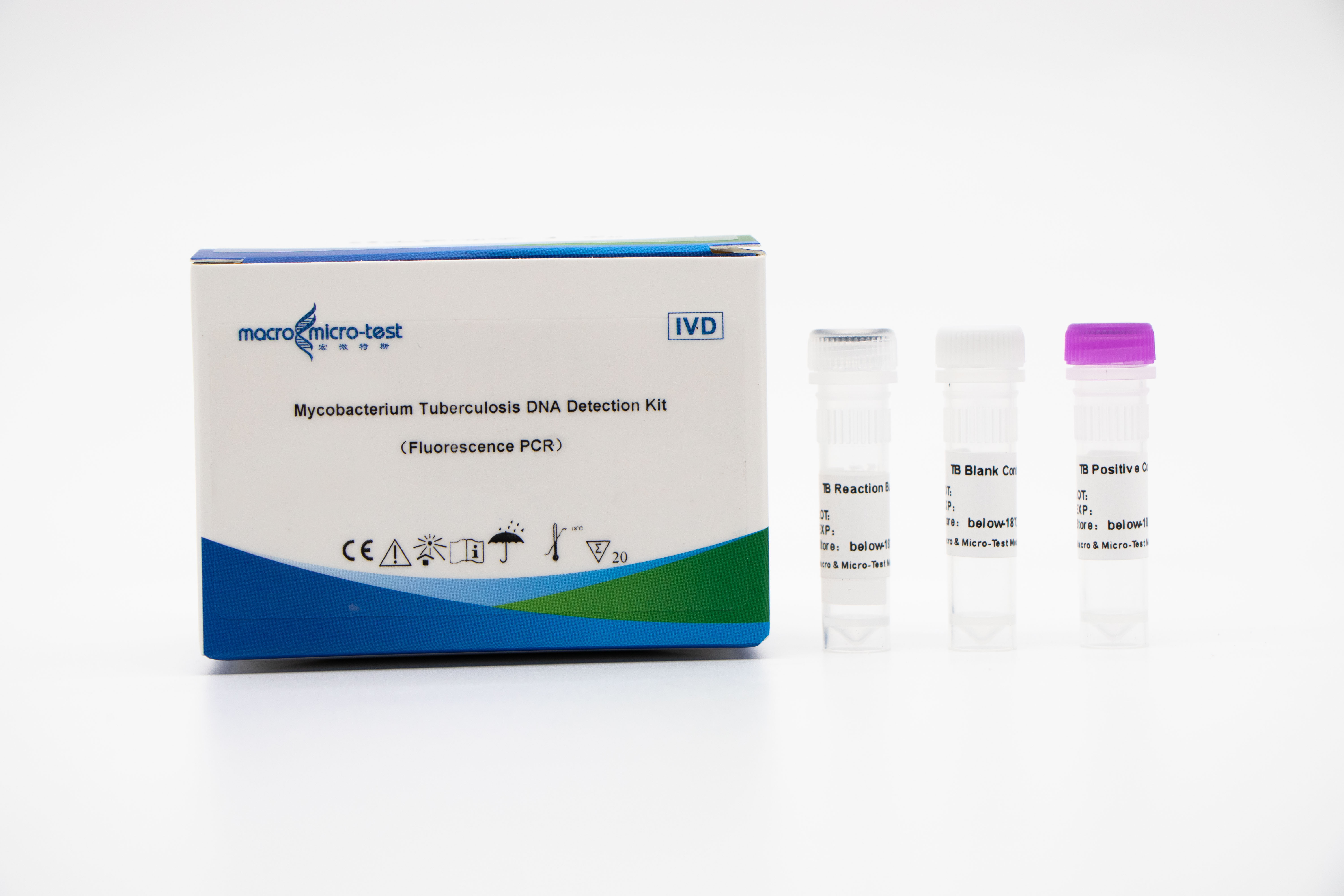
Détection deacide nucléique de MTB (Mycobacterium tuberculosis)
1. L'introduction d'un contrôle de qualité de référence interne dans le système permet de surveiller de manière exhaustive le processus expérimental et d'assurer la qualité de l'expérience.
2. L'amplification par PCR et la sonde fluorescente peuvent être combinées.
3. Haute sensibilité : la limite de détection minimale est de 1 bactérie/mL.
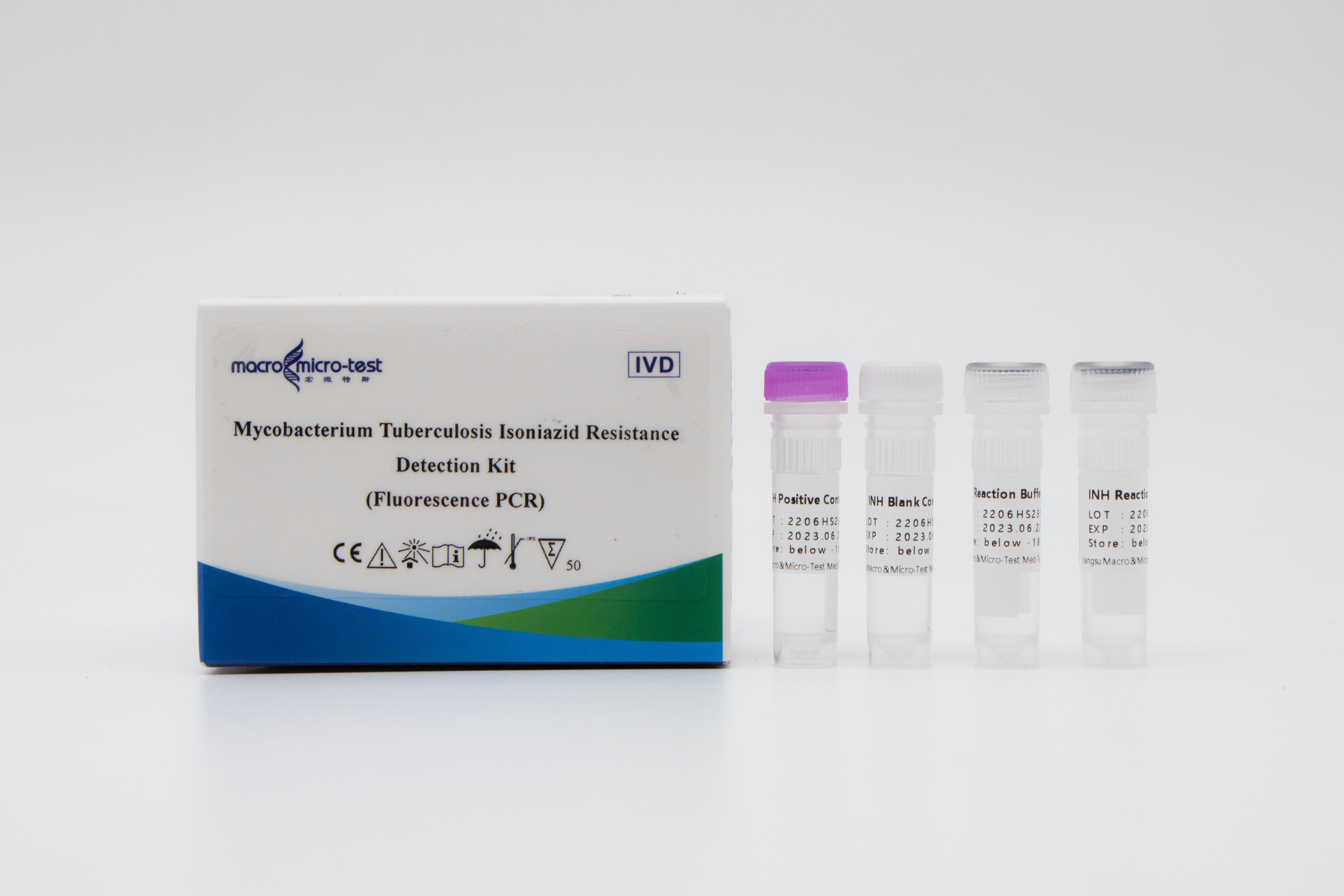
Détection derésistance à l'isoniazide chez MTB
1. L'introduction d'un contrôle de qualité de référence interne dans le système permet de surveiller de manière exhaustive le processus expérimental et d'assurer la qualité de l'expérience.
2. Un système de mutation par blocage d'amplification auto-amélioré a été adopté, et la méthode de combinaison de la technologie ARMS avec une sonde fluorescente a été adoptée.
3. Haute sensibilité : la limite de détection minimale est de 1000 bactéries/mL, et les souches résistantes aux médicaments présentant une résistance inégale avec 1 % ou plus de souches mutantes peuvent être détectées.
4. Haute spécificité : Il n'y a pas de réaction croisée avec les mutations des quatre sites de résistance aux médicaments (511, 516, 526 et 531) du gène rpoB.
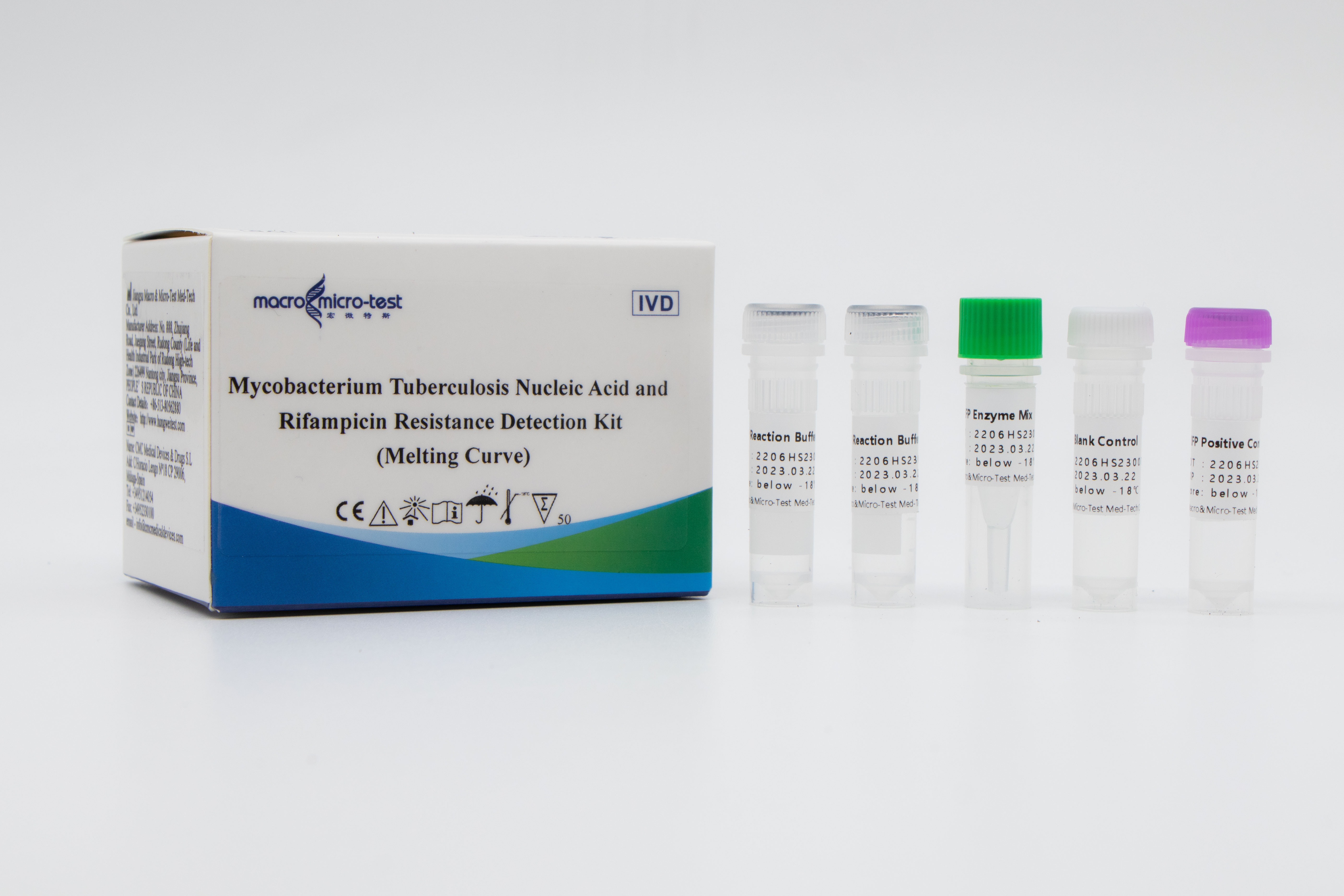
Détection des mutations deRésistance à la MTB et à la rifampicine
1. L'introduction d'un contrôle de qualité de référence interne dans le système permet de surveiller de manière exhaustive le processus expérimental et d'assurer la qualité de l'expérience.
2. La méthode de la courbe de fusion combinée à une sonde fluorescente fermée contenant des bases d'ARN a été utilisée pour la détection de l'amplification in vitro.
3. Haute sensibilité : la limite de détection minimale est de 50 bactéries/mL.
4. Haute spécificité : aucune réaction croisée avec le génome humain, d'autres mycobactéries non tuberculeuses et des agents pathogènes de la pneumonie ; les sites de mutation d'autres gènes de résistance aux médicaments de Mycobacterium tuberculosis de type sauvage, tels que katG 315G>C\A et InhA -15 C>T, ont été détectés, et les résultats n'ont montré aucune réaction croisée.
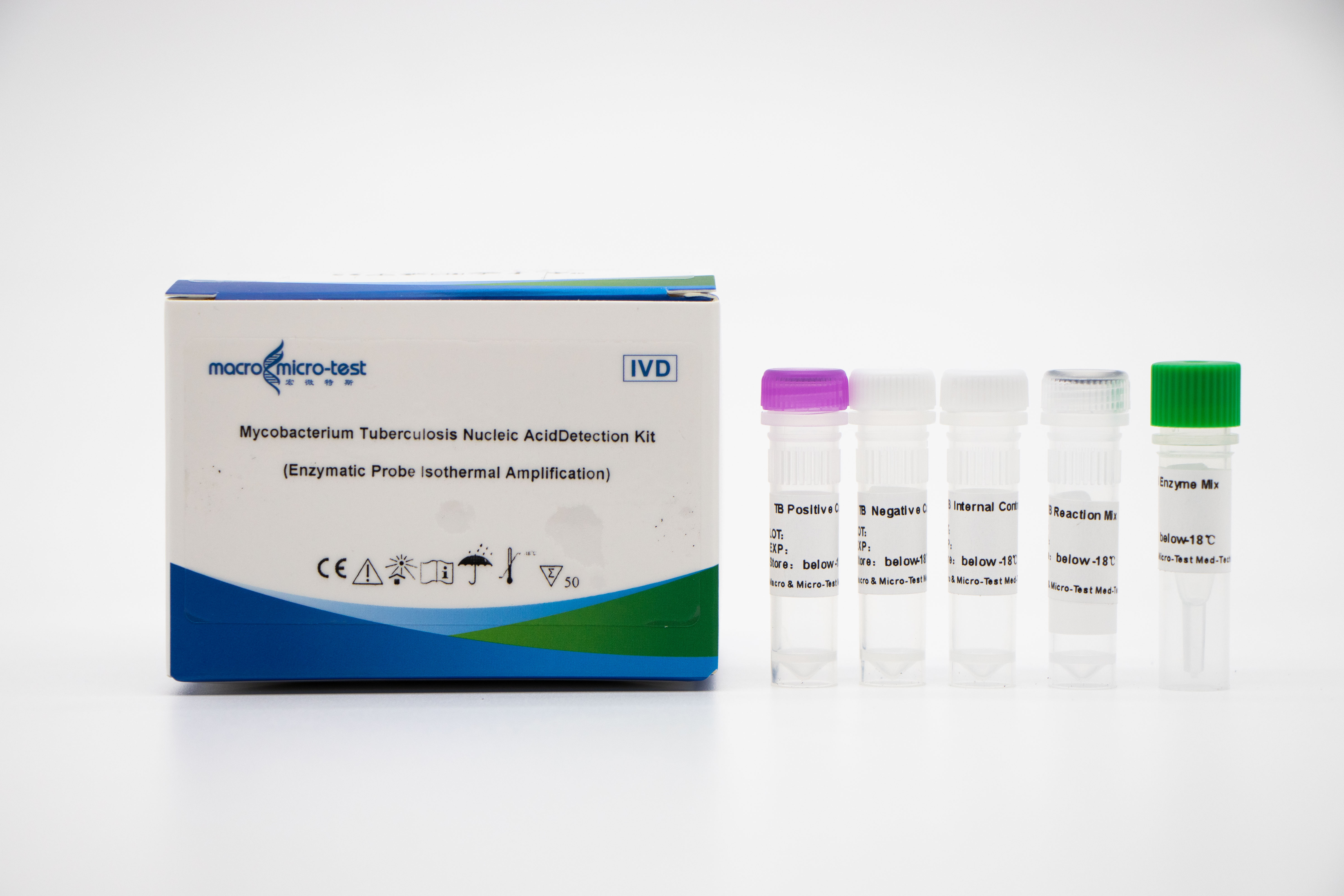
Détection des acides nucléiques de MTB (EPIA)
1. L'introduction d'un contrôle de qualité de référence interne dans le système permet de surveiller de manière exhaustive le processus expérimental et d'assurer la qualité de l'expérience.
2. La méthode d'amplification à température constante de la sonde de digestion enzymatique est adoptée, et le temps de détection est court, et le résultat de la détection peut être obtenu en 30 minutes.
3. Combiné avec l'agent de libération d'échantillons Macro & Micro-Test et l'analyseur d'amplification d'acides nucléiques à température constante Macro & Micro-Test, il est facile à utiliser et convient à diverses situations.
4. Haute sensibilité : la limite de détection minimale est de 1000 copies/mL.
5. Haute spécificité : Il n'y a pas de réaction croisée avec d'autres mycobactéries du complexe mycobactérien non tuberculeux (telles que Mycobacterium kansas, Mycobacterium sukarnica, Mycobacterium marinum, etc.) et d'autres agents pathogènes (tels que Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli, etc.).
Date de publication : 22 mars 2024