Le défi croissant de la résistance aux antimicrobiens
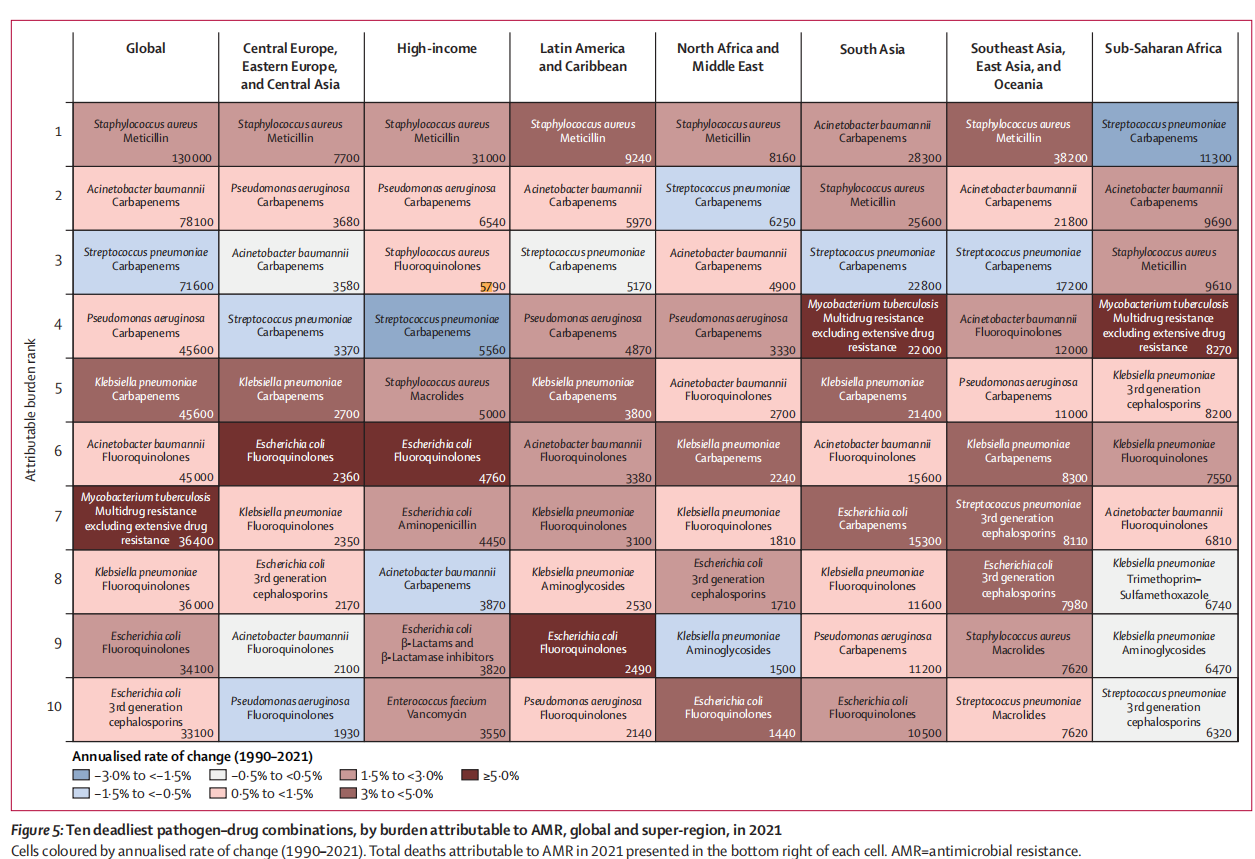
La progression rapide de la résistance aux antimicrobiens (RAM) constitue l'un des défis sanitaires mondiaux les plus graves de notre époque. L'Organisation mondiale de la Santé a classé le SARM parmi les agents pathogènes prioritaires. Parmi les agents pathogènes résistants, le Staphylococcus aureus résistant à la méthicilline (SARM) est particulièrement préoccupant. Selon l'étude Global Burden of Disease publiée dans The Lancet (2024), le nombre de décès directement attribuables au SARM est passé de 57 200 en 1990 à 130 000 en 2021, soit plus du double en trente ans [1]. Cette étude prévoit également que d'ici 2050, près de 40 millions de personnes pourraient mourir d'infections à superbactéries résistantes aux antibiotiques. Le SARM entraîne des hospitalisations prolongées, une augmentation des coûts de santé et une mortalité accrue, notamment chez les patients en soins intensifs, les patients opérés et les résidents d'établissements de soins de longue durée.
CompréhensionStaphylocoque doréet le SARM
Staphylococcus aureus (SA) est une cause majeure d'infections nosocomiales. C'est un coccus Gram positif qui produit diverses toxines et enzymes invasives, et est connu pour seslarge distribution, forte pathogénicité et taux de résistance élevésLe gène de la nucléase thermostable (nuc) est une cible hautement conservée pour la détection de l'acide salicylique.
Le SARM peut être classé en trois types selon son origine :
-SARM associé aux soins de santé (SARM-AS)– se produit principalement dans les hôpitaux et les établissements de soins de longue durée
-SARM communautaire (SARM-CA)– se produit en dehors des établissements de soins de santé
-SARM associé à l'élevage (SARM-A)
Voies de transmission et impact clinique du SARM
Le SARM peut pénétrer dans l'organisme parplaies cutanées, follicules pileux ou circulation sanguineL'infection à SARM peut provoquer des infections suppuratives. Les patients atteints de maladies cutanées ou de brûlures sont particulièrement vulnérables. La pneumonie est l'une des manifestations cliniques les plus fréquentes de l'infection à SARM, et un traitement inadéquat contribue fortement à la mortalité élevée. Par conséquent, le diagnostic et le traitement de la pneumonie à SARM représentent un défi majeur et nécessitent une attention particulière.
La clé de la prévention et du contrôle des infections : le dépistage précoce
Les patients hospitalisés – notamment ceux en soins intensifs, en chirurgie et en soins de longue durée – présentent un risque élevé d’infection à SARM. Le dépistage précoce de la colonisation ou de l’infection à SARM est essentiel pour prévenir la transmission nosocomiale, mettre en œuvre les mesures de précaution de contact et réduire les risques de contamination croisée.
Les méthodes de culture classiques prennent généralement entre 48 et 72 heures pour donner des résultats. Pendant ce temps, les porteurs de SARM peuvent devenir des sources potentielles de transmission. Les tests moléculaires rapides raccourcissent considérablement le délai de dépistage, permettant une détection, un isolement et une intervention précoces.
SA et SARMDétection à partir de tests macro et micro
Destiné à la détection qualitative in vitro des acides nucléiques de Staphylococcus aureus et de Staphylococcus aureus résistant à la méthicilline dans des échantillons d'expectorations humaines, des prélèvements nasaux et des échantillons d'infections cutanées et des tissus mous. Applications spécifiques :
-Prévention et contrôle des infections dans les établissements de soins– pour les patients hospitalisés, y compris les patients en soins intensifs, les patients chirurgicaux et les patients en soins de longue durée
-Diagnostic auxiliaire des infections respiratoires– pour les patients présentant une suspicion d’infection respiratoire à SARM ou à SARM
-Diagnostic auxiliaire des infections de la peau et des tissus mous– en association avec d'autres analyses de laboratoire telles que la culture microbienne
Solution de test avancée : Système de test au point de service entièrement automatisé AIO800+ SA et MRSA
Le kit de test de diagnostic au point de soins entièrement automatisé AIO800 de Macro & Micro-Test, ainsi que le kit de détection SA et MRSA, est un outil efficace pour la prévention et le contrôle des infections nosocomiales.

-Plusieurs types d'échantillons– Échantillons d’expectorations, d’écouvillons nasaux et d’infections cutanées et des tissus mous
-Flux de travail entièrement automatisé– Chargement direct à partir des tubes d’échantillon d’origine (1,5 mL à 12 mL) ; manipulation minimale, réduction des erreurs humaines
-Haute sensibilité– Limite de détection aussi basse que 1 000 UFC/mL pour le SARM et le SARM
-Résultats rapides– Nettement plus rapide que la culture traditionnelle, permettant un contrôle précoce de l'infection
-Formats à double réactifLes solutions liquides et lyophilisées permettent de surmonter les difficultés de stockage et de transport.
-Contrôle de contamination intégré– Système de protection à 11 couches (UV, filtration HEPA, scellement à la paraffine, etc.)
-Compatibilité universelle– Compatible avec les systèmes AIO800 et les systèmes PCR courants
Objectifs et interprétation des résultats
Ce kit détecte deux cibles :
-noyaugène: un gène spécifique hautement conservé de Staphylococcus aureus
-mecAgène: le gène clé qui induit la résistance à la méthicilline
Interprétation des résultats
-SA négatif – Aucun Staphylococcus aureus détecté
-S.A. positif, S.M. négatif– S. aureus détecté, gène mecA non détecté
-S.A. positif, S.M. positif– Détection de Staphylococcus aureus résistant à la méthicilline (SARM)
Implications pour les soins aux patients et la santé publique
L'adoption des tests moléculaires rapides offre des avantages considérables :
-Contrôle renforcé des infections– L’identification rapide des porteurs de SARM permet un isolement rapide et réduit la transmission nosocomiale
-Amélioration des résultats du traitement– L’information précoce sur les agents pathogènes facilite la prise de décision clinique
-surveillance épidémiologique– La détection rapide du SARM, associée aux informations cliniques du patient, fournit un premier aperçu de l’origine possible du SARM nosocomial ou communautaire, contribuant ainsi à la surveillance des infections nosocomiales.
-soutien à la gestion des antimicrobiens– La confirmation ou l’exclusion précoce du SARM contribue à réduire l’utilisation empirique inutile d’antibiotiques à large spectre (toujours en lien avec le jugement clinique).
Pour relever le défi posé par le SARM, il est nécessaire d'adopter une approche coordonnée qui combine des technologies de dépistage avancées et des pratiques fondamentales de contrôle des infections.Outils de dépistage rapide, mesures d'isolement efficaces, utilisation appropriée des antibiotiques et surveillance continuesont des méthodes éprouvées pour contrôler le SARM dans les établissements de soins.
Prêt à transformer le dépistage du SARM et du SARM grâce à une véritable efficacité d'échantillonnage et de réponse ?
Contact us at: marketing@mmtest.com
Références:
[1] Collaborateurs de l'étude Global Burden of Disease 2021 sur la résistance aux antimicrobiens. (2024). Charge mondiale de la résistance bactérienne aux antimicrobiens 1990-2021 : une analyse systématique avec des prévisions jusqu'en 2050. The Lancet.
Date de publication : 10 avril 2026
